その他
2022年度(令和4年度)の診療報酬改定の要点まとめ【社内 勉強会報告】
目次
Ⅰ.はじめに
弊社内では定期的にコンサルタントのスキルアップの為に社内研修を行っています。また内容はM&Aだけに限らず医療機関のM&Aを支援するにあたり必要な知識を幅広く研修しています。今回は、今年度の診療報酬改定についての勉強会を行いました。本稿ではその内容をまとめましたので共有させていただきます。
Ⅱ.診療報酬の構造、改定の順序
今回は、2022年度の改定のポイントの前に、まず診療報酬の基本構造、改定の順序、トレンドについて学びました。
そもそも、診療報酬とは保険医療機関や保険薬局が保険医療サービスに対する対価として保険者から受け取る報酬のことです。(厚生労働省資料「診療報酬制度について」参照)
医療政策を進めるためには、各医療機関の協力が必要であり、診療報酬は医療政策の方向への協力に対するインセンティブという見方もあります。
診療報酬点数は、初診料・再診料・入院基本料など医療機関に患者が来ることで発生する【基本診療料】。その上で、検査料・処置料・処方料など患者に対して行った医療行為で発生する【特掲診療料】の二階建ての構造になっています。
診療報酬の改定は2年に1度、4月に施行されますが、その後現場で起きた問題に対するQ&A【疑義解釈】により中身が変わっていくという特徴があります。
そして今の診療報酬のトレンドは【包括払い】です。診療報酬は今まで、医療行為を行う分だけ点数が積みあがっていくという【出来高払い】という方法で計算していました。しかし、医療費の抑制のために、入院を中心に包括払いやDPC/PDPSという処置の種類や方法は関係なく、病気に応じてあらかじめ決まった報酬を支払う【包括払い】という計算方法が増加しています。
Ⅲ.日本の医療制度の方針
次に、診療報酬改定の前提となる日本医療生後の方針について学びました。
日本の医療制度は、団塊世代全員が90歳以上になる2040年までに、それに対応する医療体制を整えることを目標としています。(“「2040年を展望した社会保障・働き方改革本部のとりまとめ」について“厚生労働省保険局)
更に細かく目標設定をしており、
2025年までに、医療機関を役割分担するという【地域医療構想】、労働時間縮小などの【医師の働き方改革】、医師の地域・診療科目の【偏在対策】に着手し、持続可能な地域医療体制を整えます。そして2028年までに、【年間新規透析患者数を3.5万人以下に減少】2035年までに時間外労働上限規制の見直し完了など【勤務医の働き方改革】の目標を達成し、2040年には医療従事者が少なくても医療の現場が回っていくようにするという流れで、厚生労働省は医療制度の改革を進めています。
Ⅳ.今回の診療報酬改定のポイント
最後に、その様な中における2022年度の診療報酬改定について学びました。
今回のポイントは主に2つ要点があります。1つ目は外来機能の役割分担、2つ目はリフィル処方、オンライン診療による全体的な診療報酬削減です。
以下、詳しく記載します。
1)外来機能の役割分担を推進(診療所と中央病院の立ち位置)
外来機能の役割分担とは、病床200床以上の病院は【専門外来】と【急性期入院】に特化し(透析に特化した診療所などを除く)、200床未満の病院や診療所は日常診療に特化するということです。これを推進するために、以下のような制度や改定が実施されます。
①外来機能報告制度と紹介受診重点医療機関
外来機能報告制度とは下記の4つの内容を毎年報告するという制度であり、2022年10月から施行されます。(“外来機能報告制度 | 厚生労働省”より参照)
- 重点外来等の実施状況
- 紹介・逆紹介の状況
- 紹介受診重点医療機関となる意向の有無
- その他、外来機能の明確化・連携の推進のための必要な事項
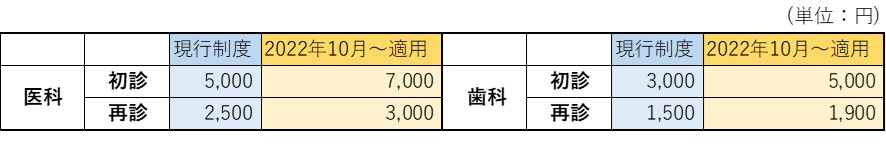
これに伴い、来年の1~3月の間に紹介患者への外来を基本とする医療機関(紹介受診重点医療機関)を都道府県が公表するとともに、2022年10月から患者が紹介受診重点医療機関へ紹介状なしで受診する場合の自己負担が増額します。
表 紹介受診重点医療機関へ紹介状なしで受診する場合の負担の比較
(“令和4年度診療報酬改定の概要 外来Ⅰ”厚生労働省よりデータ抜粋)
②かかりつけ医と専門医
かかりつけ医とは専門特化せず、地域医療、保健、福祉を担う総合的な能力を有する医師のことです。(”「かかりつけ医」ってなに?” 厚生労働省より参照)
明確な定義は、地域包括診療料、地域包括診療加算、2018年度に改定された機能強化加算(初診時に80点加算)の届出のある医療機関のことを指します。機能分化の為にもかかりつけ医を優遇する診療報酬制度もあり、かかりつけ医の認定制度について議論中のため、将来的に【かかりつけ医】と【専門医】が明確化されると考えられます。
日常診療を行う【かかりつけ医】【200床未満の病院と診療所】は今いる患者の病気が重症化しないように定期的に通ってもらうようにすることが重要であり、専門外来や急性期入院に特化している【専門医】【200床以上の病院】は、今後診療報酬が下がってくるためコストを抑え、検査の適正化をすることが重要になってきます。
③地域連携
大病院が入院や専門外来のみを行うことを推進するため、大病院の患者が一般的な外来を受ける際は【逆紹介】によって中小病院に返すということにも診療報酬が加算されています。特に2022年度改定により、「紹介・逆紹介率が低い病院」の初診料・外来診療減額の基準がより厳しくなりました。
また、大病院と中小病院・診療所との連携だけでなく、診療所間の連携にも診療情報提供料が加算されます。(“B009診療情報提供料(Ⅰ):1. 保険医療機関が、診療に基づき、別の保険医療機関での診療の必要を認め、これに対して、患者の同意を得て、診療状況を示す文書を添えて患者の紹介を行った場合に、紹介先保険医療機関ごとに患者1人につき月1回に限り算定する。” しろぼんねっとより抜粋)
このことからも、外来に当たり、病院の規模の大きさの違い以外に診療所間でも役割分担を推進していることが伺えます。
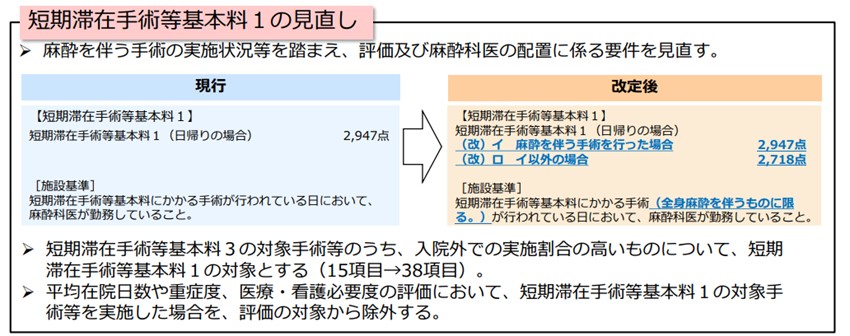
④日帰り手術(全身麻酔以外は麻酔科医がいなくてもよい)
日帰り手術について、短期滞在手術等基本料1の算定条件として、全身麻酔を伴う手術以外は麻酔科医が勤務していなくても算定が可能になりました。
(”令和4年度診療報酬改定の概要入院Ⅲ”厚生労働省より抜粋)
また、この改定からも、日帰り手術などの手術は大病院ではなく、地域の診療所や中小病院で行うという方向性が見えてきます。
2)リフィル処方箋・オンライン診療による全体的な診療報酬削減
医療機関の連携以外にも、新たな受診方法による患者や医師の負担軽減のための改定も複数あります。
①リフィル処方箋(2022年4月から開始)
症状が安定している患者に対して、医師が”リフィル処方箋”を処方した場合、その患者は定められた一定期間内に3回まで、受診せずに薬局で薬を受け取ることができるという仕組みです。(“令和4年度調剤報酬改定の概要(調剤)”厚生労働省より参照)
※新薬、向精神薬、麻薬、湿布などはリフィル処方不可です。(“オンライン診療・リフィル処方に係る診療報酬について”日本医師会常任理事 松本吉郎)
リフィル処方の留意点は、一定期間が決まっていないということです。([また、1回当たり投薬期間及び総投薬期間については、医師が、患者 の病状等を踏まえ、個別に医学的に適切と判断した期間とする。] “令和4年度調剤報酬改定の概要(調剤)“厚生労働省より抜粋)
今年度の改定にて「1回の投与期間が29日以内ならば、長期投与に係る減算規定を適用しない」とあることから、30日以上×3回のリフィル処方には診療報酬の減算がされますが、一般的なリフィル処方は28日分×3回分で3か月ごとに受診していただくのがおすすめです。
患者にとっては通院の負担を減らすことができますし、既に開始されているので希望される方もいますが、リフィル処方の有無の判断は医師が行うものであり、お断りする場合も患者が納得できるように説明することが大切です。
②オンライン診療、電子処方箋
オンライン診療の方法とオンライン診療の適用範囲が増えました。
今回の改定から、初診からもオンライン診療が可能になりました。
※初診からのオンライン診療は原則かかりつけ医のみ、そうではない場合は、保険適用外の診療前面談が必要です。
また、オンライン診療の適用範囲が広がり、アトピー、癌、緩和ケアの患者もオンライン診療が可能になりました。
(“令和4年度診療報酬改定の概要 個別改定事項Ⅱ”厚生労働省より抜粋)
リフィル処方とオンライン診療が普及していくと医師が直接患者を診る機会が減り、薬局が患者さんの経過観察をすることが重要になります。
リフィル処方もオンライン診療の共通点は患者の通院にかかる負担が軽減されるということです。このため、患者がこれらの仕組みを希望することが増えていくと予想されるので、患者の離反を防ぐためにも、対応できる準備を整えることが必要とされてきます。
また、医師が直接患者を診る機会が減る分、行く回数が変わらない薬局での経過観察が重要になってきます。2020年から薬のお渡し以外でも必要に応じて患者に服薬指導をすることが義務づけられています。(“薬剤師及び薬局に関する改正薬機法の施行状況及び最近の状況”)
これにより、医師の負担が減り薬局の負担が増える分、薬局の対人業務の診療報酬も30点から60点に増えています。(“令和4年度調剤報酬改定の概要(調剤)”厚生労働省より参照)
このことからも、患者の重症化リスクを防ぐためにも今後より病院・診療所と薬局との連携をとっていかねばならないと予測されます。
3)他の注目点
今回は、外来の役割とリフィル処方について重点的に学びました。それ以外の論点ですと、以下があります。
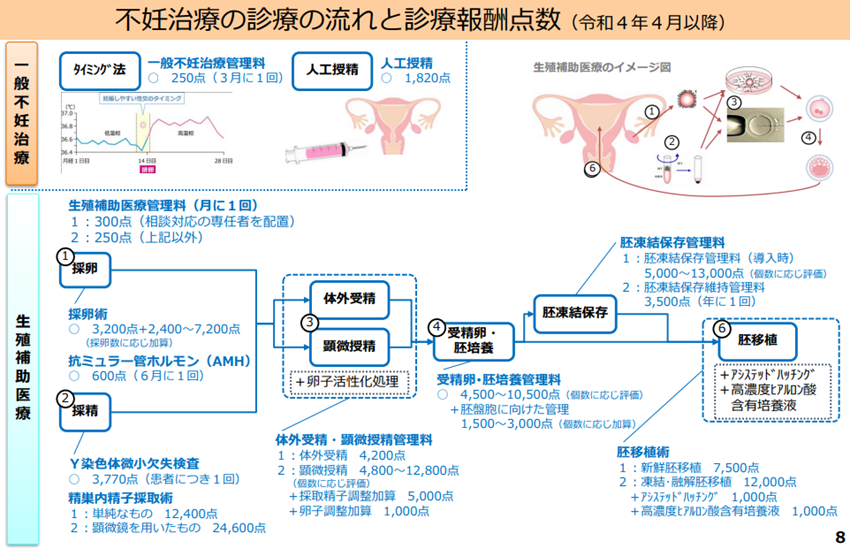
①不妊治療保険適用
2022年度から不妊治療のうち⑴一般不妊治療⑵生殖補助医療⑶男性不妊治療の項目が一部保険適用になりました。
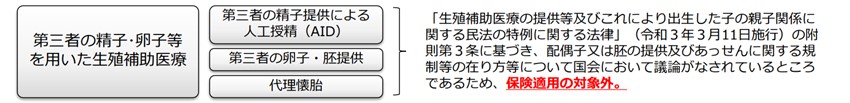
しかし、第三者提供の精子・卵子等を用いた生殖補助医療など、保険適用されない技術もあります。現在、不妊治療について保険診療と保険外診療の併用を検討していますが、原則は「保険適用されない治療が含まれる場合、一連の治療が全て保険外治療となる」ため、場合によっては患者の負担額が増加してしまう恐れもあり、注意が必要です。
(※”令和診療報酬改定の概要 不妊Ⅰ”厚生労働省 より抜粋)
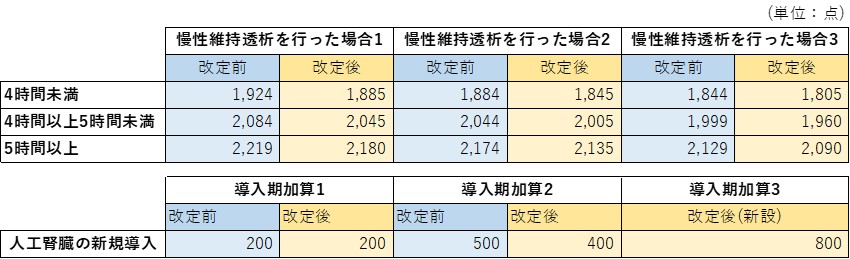
②透析の診療報酬減額
慢性腎臓病患者が受ける治療である慢性維持透析の導入と治療に対する診療報酬が減額されました。
表:慢性腎臓病患者への治療に対する診療報酬の比較
(“令和4年診療報酬改定の概要 医療技術” 厚生労働省からデータを抜粋)
診療報酬減額のほかにも重症化予防の推進として、新たな診療報酬評価が新設されています。
(“令和4年度診療報酬改定の概要 個別改定事項Ⅴ“厚生労働省 より抜粋)
現在、慢性透析は毎年4万人が新規導入しています。透析の医療技術が進んだことにより、慢性維持透析は患者さんの症状が悪化しても続き、この治療は国の高額療養費制度に含まれるため、透析に係る費用約500万円をほぼ国が負担しており、国の医療費が増えている状況です。(“高額療養費制度を利用される皆さまへ”厚生労働省保険局 より参照)
そのため、透析治療による国の医療費を減額する流れは続いていくと予想されるので、現在透析を行っている医療機関は検査の適正化等コストの見直しを行うことが重要になっていきます。
Ⅴ.おわりに
今回の社内研修では、診療報酬の仕組及び、今回の改定について学習をしました。診療報酬改定は、それによって日本をどのような方向にもっていきたいのかも知ることができ、大変勉強になりました。一方で、ご自身の事業ですので、狙えるものはしっかりと算定していくことが重要ですが、無理してその方向性に合わせて自身の事業の方向性を見失わないようにすることが重要です。